
Moitas infeccións non causar síntomas en persoas sas. O sistema inmunitario suprime a actividade do virus, co resultado de que a persoa pasa a ser un portador de infección. Neste caso, a transmisión do patóxeno para outras persoas acontece mesmo no caso de completar clínica benestar, como as partículas virais contidas no fluídos biolóxicos do paciente. Latente período de infección pode ser a principal razón para significativo de propagación da enfermidade: pacientes en tempo hábil non pasar o exame e continuar a infectar a outras persoas, sen saber.
O papilomavirus humano (HPV) pode ser chamado un gran exemplo dunha latente axente infeccioso. A maioría das persoas infectadas polo menos un tipo de HPV ao longo da súa vida, pero manifestacións clínicas da enfermidade xurdir non en todos os casos. Para distante complicacións da infección, os médicos vai levar a un aumento do risco de desenvolver tumores malignos. Ademais, en pacientes que sofren de inmunodeficiencia, a miúdo non é unha consecuencia negativa da enfermidade. Tema medicamentos axudar a suprimir os síntomas de HPV infección. Tamén é recomendable a oportuna vacinación.
Ler máis sobre a enfermidade
O papiloma humano é un patóxeno que infecta a pel e membranas mucosas dos órganos. A principal manifestación da enfermidade é o crecemento de tumores na cara, xenitais boca e gorxa. En algúns casos, xenital papillomas son formados en non-áreas específicas, como a pel inferior e superior das extremidades. Localización de verrugas depende do tipo de HPV. Na maioría da xente a infección leva a compañía estado da infección latente, con todo, redución da inmunidade, o virus comeza a amosar a súa virulencia. Nalgúns casos, as células do sistema inmunitario destruír o patóxeno de forma independente en 3-6 meses despois da súa infestación no corpo.
HPV infección é o máis común enfermidades de transmisión sexual. Esta figura pode ser explicado polo alto virulencia do virus e a enfermidade asintomática na maioría das persoas. O uso de preservativos non sempre previr a infección, de xeito que o paciente pode continuar a espallar o virus aínda cando protexidos contacto sexual. Ao mesmo tempo, os expertos desenvolveron vacinas efectivas para evitar oncogenic formas de HPV. Inmunización visibles para as nenas durante a adolescencia como unha defensa contra o virus é necesario para vacinar antes de que o primeiro contacto sexual.
Características do virus
O papiloma humano é un ADN do patóxeno. A diferenza de bacterias e outros microorganismos, virus pode ser activo só tras a introdución na célula e incorporar a súa propia información xenética, no núcleo. Despois diso, o afectado móbil comeza a sintetizar proteínas necesarias para a Montaxe de partículas virais. Case todos os membros da familia de papilomavirus ataque só unha especie de organismos, e HPV infección só pode ocorrer en seres humanos.
Os científicos saben máis de 600 cepas (tipos) do papiloma humano, onde a información xenética. 40 tipos de HPV causa diferentes formas de lesións das membranas mucosas e da pel. Un importante clínica importancia é a clasificación do grao de oncogenetic cepas. Así, o cancro de colo do útero das mulleres, a maioría das veces ocorre durante a invasión de HPV 16 e 18 tipos. Estes axentes infecciosos non sempre se manifestan por cambios na pel.
HPV afecta á capa basal do epitelio. O patóxeno pode existir en forma episome non relacionados coa ADN celular, ou unha forma integrada, que está ligada á da célula xenoma. É o integrado virus produce as proteínas necesarias e causar manifestacións clínicas da enfermidade. A actividade de HPV no corpo non é a causa directa do maligno transformación de tecidos, pero os portadores do virus aumentar os factores de risco do cancro de risco.
Métodos de infección
O virus se atopa nas células basais do epitelio, polo tanto, calquera microtrauma da pel e membranas mucosas aumentar o risco de infección. Na maioría dos casos, HPV é transmitida durante vaxinal, anal ou oral contacto sexual. Un preservativo pode protexer só unha parte da superficie da pel, con todo, as partículas de virus pode entrar no corpo a través doutros tecidos. Verrugas xenitais predispoñen a transmisión do patóxeno, pero aparentemente intacta pel do portador da enfermidade é tamén unha fonte de HPV.
Outras formas de transmisión
- Infección do bebé durante o parto. Os nenos moitas veces teñen tracto respiratorio
- Independente transferencia do virus desde unha parte do corpo a outro
- Uso compartido dos elementos de hixiene persoal, incluíndo coitelas de afeitar, cepillos de dentes e toallas
- Unha transfusión de sangue. Estudos recentes confirmaron a posibilidade de transfusión de infección.
- Cirurxía no unsterile condicións
A pesar da variedade de causas da invasión viral, só a transmisión sexual do HPV ten importancia clínica. Outras fontes de infección son caracterizados por un baixo risco de propagación do patóxeno.
Factores de risco
Ademais de dirixir os modos de transmisión de HPV, tamén debe considerar o papel dos factores de risco. Estamos a falar sobre as características da vida dunha persoa e certas condicións físicas.
Principais factores de risco para a infección
- Un gran número de socios sexuais. Mesmo co sexo seguro activa vida sexual máis cedo ou máis tarde leva a infección.
- Idade. Verrugas xenitais na maioría dos casos son vistos en adolescentes e mozos pacientes, mentres verrugas da cavidade oral e sistema respiratorio característica dos nenos.
- Un sistema inmunitario debilitado. Pacientes que sofren de infección por VIH ou de inmunodeficiencia adquirida están en alto risco de virus invasión. Tamén, HPV moitas veces se manifesta sintomática tras o transplante de órganos.
- Danos á pel e membranas mucosas. Microtrauma facilitar a penetración do virus na capa basal do epitelio.
- Tabaquismo e do alcoholismo. Malos hábitos debilitar a actividade do sistema inmunitario.
- Xenitourinario infección.
Ademais, o risco de infección inclúe as mulleres embarazadas. Debe lembrar que a eliminación de factores predispón a enfermidade é unha forma eficaz de prevención de táctica.
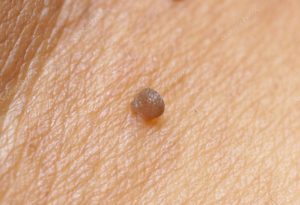
O curso clínico
O período de incubación anterior sintomático manifestacións da enfermidade pode durar varios meses ou non. Immunocompetent pacientes durante este tempo, o corpo pode eliminar a infección, con todo, espontánea eliminación do patóxeno non sempre acontece. Unha persoa pode ser simultaneamente infectado con varias cepas do virus. Sinais de HPV infección ocorre baixo a influencia de factores desfavorables debilitar o sistema inmunolóxico defensa dos tecidos. Por mor do recorrente condyloma periodicamente desaparecer e forma de novo. Cancro de infección complicacións poden desenvolver ao longo de varias décadas.
As posibles consecuencias da enfermidade:
- Carcinoma do colo – malignos neoplasm de tecido epitelial. Este tipo de cancro asociado só coa papiloma humano. Coa oportuna vacinación, o risco de oncogenesis é reducido.
- Carcinoma de células escamosas do ano. Esta complicación pode ocorrer en homes e mulleres. Primeiros síntomas de cancro de ano inclúen sangrado e prurido.
- Violación de urina debida a obstrucción da uretra as verrugas.
- Malignos transformación de verrugas na gorxa e cavidade oral.
Cancro Cervical é unha das causas máis comúns de morte de mulleres. Desde esta enfermidade está asociada con viral invasión, o que precisa para pasar exames regulares por un xinecoloxía. Moderno vacinas protexer as mulleres contra o máis canceríxenos tipos de HPV.
Diagnóstico
Unha investigación de verrugas implicados xinecólogos, uroloxía, venereologists e dermatoloxía. Durante o nomeamento inicial o médico vai pedir ao paciente sobre queixas, recoller anamnesis datos e vai examinar as lesións de pel. As manifestacións de HPV identifitseerida doado, pero é necesario excluír outras enfermidades. Para facer isto, ten asignar instrumental e probas de laboratorio.
O necesario métodos de diagnóstico:
- Instrumental exame da vaxina e o pescozo uterino (colposcopy). Tal estudo é necesariamente realizada para a selección do carcinoma cervical. Durante o exame o médico pode detectar múltiples papillomas, e áreas de epiteliais displasia.
- Biopsia obtención de tecidos de material na zona da pel ou das mucosas cambios. Citológica exame da mostra permite identificar as células malignas.
- Reacción en cadea da polimerase de detección de partículas virais de HPV no corpo. A realización desta proba dá o médico a capacidade de determinar a tensión de patóxeno e carga viral.
- Digene-proba – altamente precisos detección de ADN de oncogenic cepas de papilomavirus humano. O estudo é usado como un fiable de selección.
Medicación
Desenvolvido drogas contra o HPV infección permitir só para eliminar os síntomas e para previr tumores de tecidos. A eliminación completa do virus por terapia medicamentosa imposible. Oral e tópica axentes son nomeados no caso de alto risco de receptivo, deficiencia inmunolóxica e outras condicións adversas. Se o virus non se manifesta por cambios externas, en vez Xerais medidas preventivas.
Un posible destino
- Ácido salicílico para verruga eliminación. Non se usa para o tratamento da pel do rostro e órganos xenitais.
- Cremas e pomadas que conteñen imunomodulador axente.
- Podofilox – pomada que ten un cytostatic efecto. A aplicación de medicación para a pel afectada leva á destrución de patóxenos elementos.
- Ácido tricloroacético de química cautery do común e verrugas xenitais. Pode causar local expresión dunha sección.
Estes medicamentos deben ser usados só baixo supervisión médica. Tras a retirada das verrugas, un HPV infección pode ocorrer de novo, e mesmo estenderse a outras áreas.
Tratamento cirúrxico
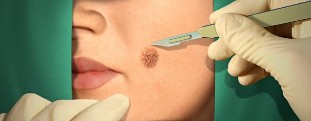
O médico pode ofrecer ao paciente aceiro e minimamente invasiva métodos de verruga eliminación. Normalmente, estes métodos non causar complicacións, pero nos primeiros días tras a intervención pode ocorrer tecido sangramento.
Intervencións:
- convencional aceiro excisión;
- nitróxeno líquido conxelación e posterior destrución dos tecidos afectados;
- eléctrica coagulación;
- eliminación de papillomas con un láser.;
- o uso de radiowave de un "coitelo".
Todos os procedementos son realizados baixo anestesia local. Especialista pode escoller o máis seguro método de tratamento de verrugas xenitais.
Predición
Por papilomavirus humano infección depende do estado inmunitario do paciente e o particular cepa do virus. Aproximadamente o 30% da poboación hai espontánea eliminación do patóxeno por activa o sistema inmunolóxico. Sintomática da enfermidade é moitas veces visto en mulleres embarazadas, nenos, anciáns e pacientes inmunodeprimidos.
Para HPV infección, caracterízase pola recorrente curso. Formado papillomas pode gradualmente desaparecer ou estender a veciña pel áreas. Oncogenic cepas do virus na maioría das veces golpeando a membrana mucosa do colo do útero, e ocorre epiteliais displasia aumenta o efecto de factores de risco de enfermidades malignas transformación de tecidos, como o Tabaquismo e o uso de anticonceptivos orais. O tumor pode desenvolver 10-20 anos despois da invasión de virus no corpo.
Prevención
O método máis fiable de prevención é o inicio da vacinación. A vacina Gardasil que contén proteínas virais e auxiliar de compoñentes, eficaz contra o HPV 6, 11, 16 e 18. Se administrado a unha idade temperá do primeiro contacto sexual, o risco de posterior desenvolvemento de cancro cervical en mulleres menos do 1%.
Adicional de prevención:
- o uso de preservativos;
- sexo só con socios de confianza;
- coidado persoal, hixiene;
- xinecolóxicas exame de, polo menos, unha vez ao ano.

























